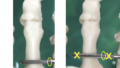
P1の骨切りは、ハンマー趾、MTPやPIP関節レベルの内反・外反変形などに行います。
これには、①P1基部付近で骨軸に対して垂直に、または②骨幹部での斜め骨切り、をよく行っています。
まれに、カーリー変形の回旋矯正の際に、中節骨P2が極端に小さくて切りにくい場合などには、P1遠位で骨切りすることもあります。
①基部での垂直骨切り
骨軸に対して垂直に骨切りする場合、当然、基部で骨切りしたほうが矯正力が大きいです。
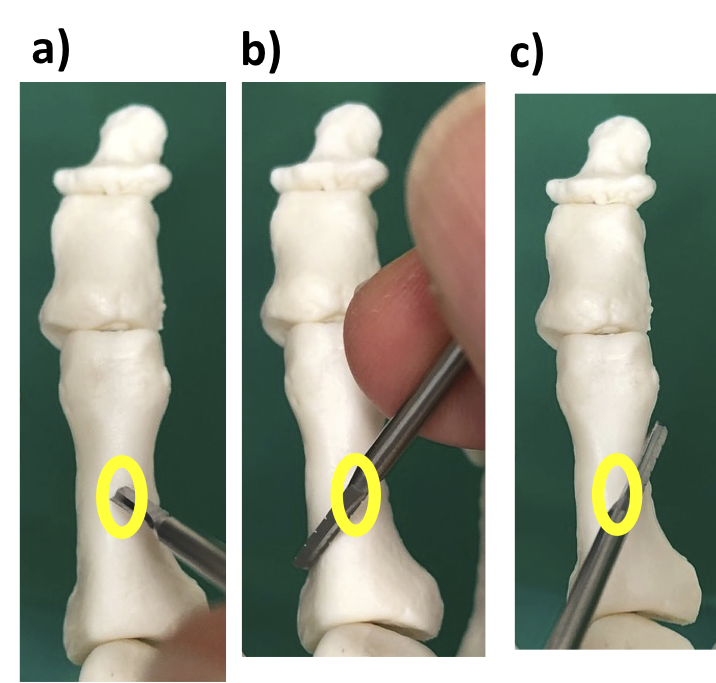
アプローチとしては、前回お話した選択的FDB切離で登場したsystematic flexor tenotomyを行った場合には、同じ底側の創が使えます。小ラスパで骨切り予定部の内外側の骨膜を剥離後、ストレート・バー2-12(直径2mm、ブレード長12mm)を入れます。
全骨切りの場合、内側または外側にバーを当て、皮切を中心としたワイパーモーションで切る方法と、底側正中からバーを背側皮質骨まで貫通させた後、内外側をそれぞれ骨切りする方法があります。
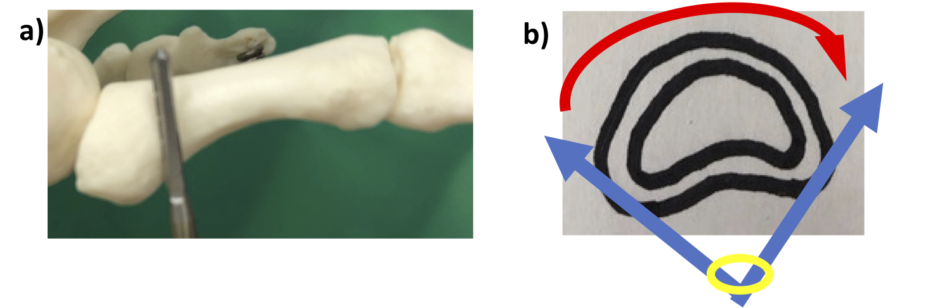
私は、一度貫通させて内外側を別々に骨切りすることが多いです。そのほうが、バーのブレが少なく、切り残しの可能性も減り、またバーが左右に振れる角度が小さくて創縁に負担がかかりにくいためです。
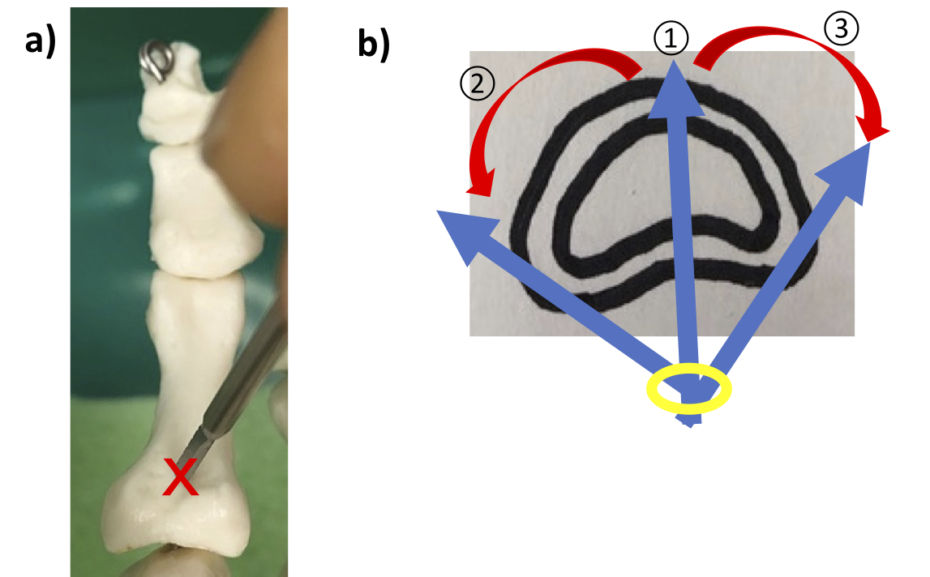
a)底側からみたところ。P1近位底側には、赤いXに陥凹があります。b)①バーをいったん背側皮質骨まで貫通させ、②③内外側を半分ずつ骨切りします。
全骨切りでなく、底屈骨切りの場合、底側皮質骨から刺入したバーの先端が背側の皮質骨に当ったところで止め、背側の皮質骨を残した状態で左右に骨切りして、背側を用手的に骨折させます。
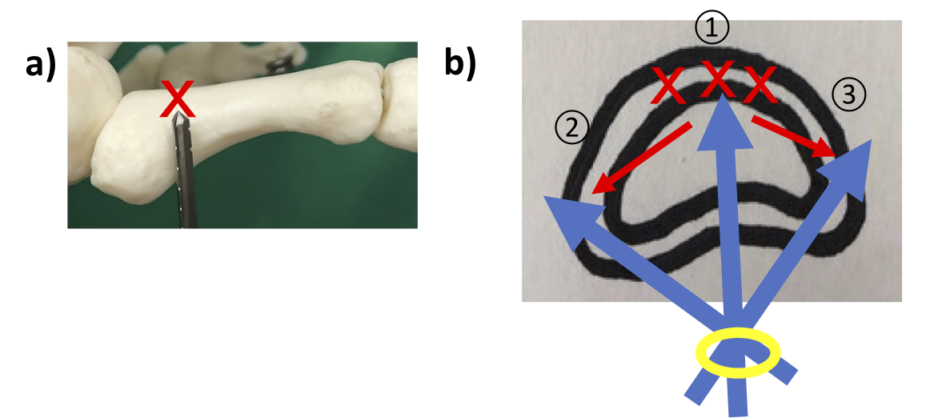
この操作で背側皮質骨も完全に切れてしまうこともありますが、背側の骨膜は残っているので、極端な不安定性は出ないことも多いです。著明な不安定性がある場合などには、後述のKワイヤー固定を追加することがあります。
足底からのアプローチは透視で側面像が見づらいことも多く、関節内に切り込まないようにするため、正面像で見やすいように内側や外側からアプローチすることもあります。ウェッブが浅い例でP1基部で骨切りするには、やや背側からになることもあります。ビーバーメス64で小切開し、底屈骨切りの場合には小ラスパで底側の骨膜のみ剥離します。骨の横幅によって、ストレート・バー2-12か2-8を皮切直下の皮質骨に正面像で骨軸に対して垂直に刺入し、反対の皮質骨まで貫通させます。次に、底側の皮質骨のみワイパーモーションで切り、用手的に底屈させて背側を骨折させます。
P1を背屈させる場合には、同じアプローチで背側の骨膜のみ剥離し、底側を残して背側皮質骨を骨切りします。
P1を内反させるには、側方アプローチで外側の皮質骨は貫通させず、外側皮質骨を残して底側、背側の骨切りを行い、内側を閉じます。これは、外反母趾のAkin骨切りでも使う方法です。外反骨切りの場合は、反対からアプローチします。
背側の小切開からアプローチし、バーを垂直に刺入して底側まで貫通させてから内外側を骨切りしての内外反矯正も可能ですが、背側は皮膚が薄いので、創縁の挫滅や火傷を生じないように注意が必要です。
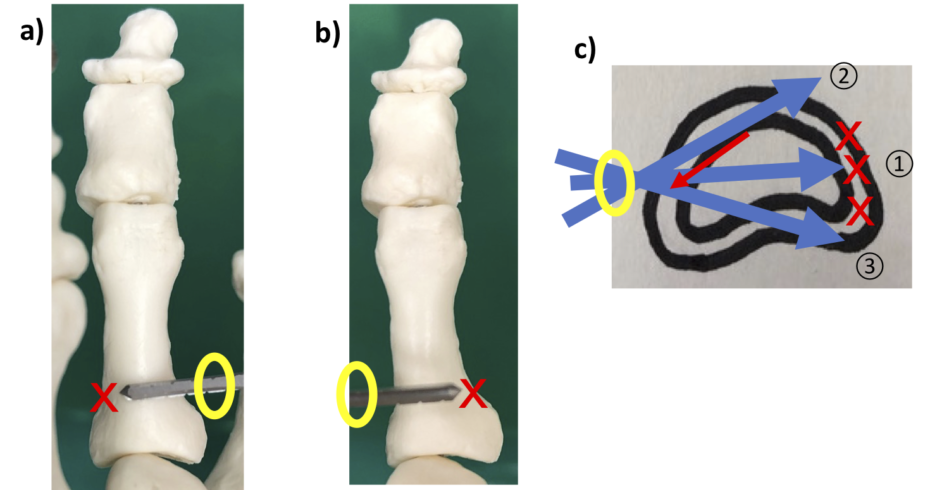
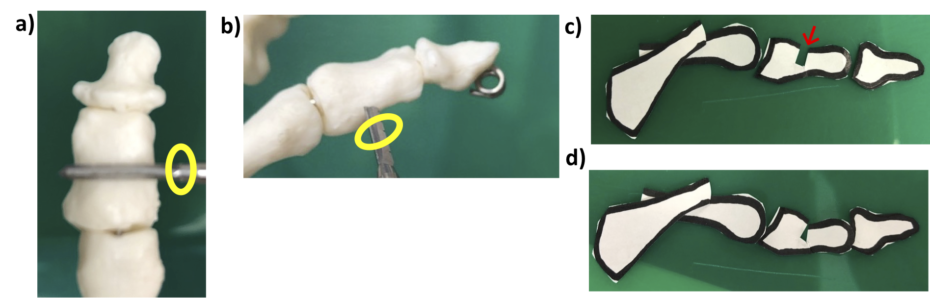
なお、矯正を追加する場合には、バーを入れた状態で骨切り部を少し閉じ、もう一度骨切りを追加します。これも、重度外反母趾のAkin骨切りでよく使う方法です。ただ、バーでは完全な楔状に切れているわけではないので、手前の追加切除だけで十分なことが多いです。その方が、対側の皮質骨を損傷する予防にもなりますし。

矯正量を追加する場合。d)バーを再び手前だけに入れて黄色のエリアを閉じつつ追加骨切り、e)赤は追加切除されたエリア,f)骨切り部を閉じたところ。
完全骨切りを行った場合、P1の内外反、屈曲背屈、内外旋、短縮と、3次元矯正が可能です。例えば、第2趾のハンマー趾で母趾にオーバーラップして内反もしている場合などです。
②骨幹部での斜め骨切り
こちらのほうが、より大きな3次元的な矯正ができます。
アプローチとしては、前回の選択的FDB切離を先に行った例であれば、同じ創からストレート・バー2-12を底側に入れて背側に向けて骨切りできます。私は、バーがぶれないよう、一旦バーを骨に刺入して方向を確認した後に、背側底側を骨切りしています。
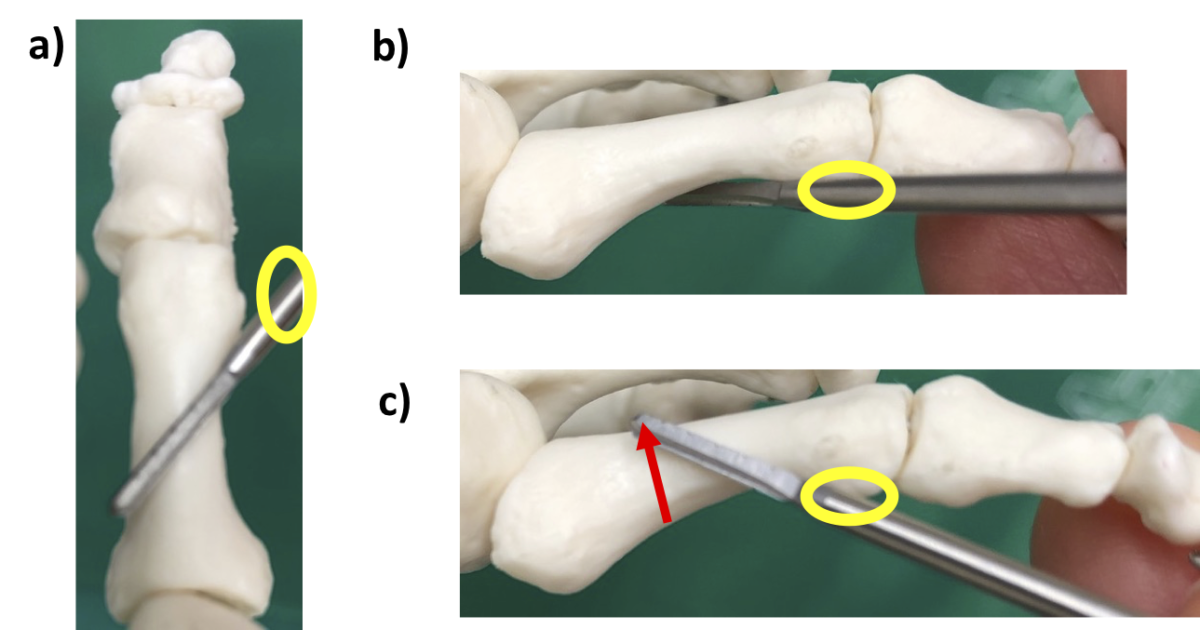
斜め骨切りの際の、この他のアプローチとしては、骨幹部背側中央の小切開から左右に骨切り予定部の骨膜を剥離し、正中に少しブレードの短いストレート・バー2-8を刺入してから、近位遠位に分けて骨切りをすることもできます。
斜め骨切りの方向は、変形に応じて決めます。例えば、右足で外反を矯正したい場合には、遠位内側から近位外側が骨切り方向になります。内反を矯正したい場合は、この逆です。前述のとおり、背側は皮膚が薄いので、創縁の挫滅や火傷に要注意です。

ただ、この方法で内外反を矯正すると、足趾の横幅が広くなる、底屈量が多いと背側の骨棘が目立つことがあります。骨棘は、徐々に吸収されて目立たなくなりますが、どうしても気になれば、術中、または術後に、ストレート・バー2-8による骨部分切除で対応できます。
部分骨切りしたが、残した皮質骨を骨折させた後に不安定性が著明だったり、全骨切りして骨切り部が不安定な場合、外反母趾も同時に矯正したが、術後に母趾が2趾を圧迫して外反していく恐れがある場合などには、内固定を追加することがあります。
具体的には、直径1,2mm Kワイヤーを趾尖からP1近位軟骨下骨まで、またはP1骨切り部のみ斜めにワイヤーを入れて固定し、3週ほどで抜去しています。
ただ、矯正量が大きいとワイヤーが入れづらく、またワイヤーを入れることによってせっかくの矯正が損なわれることがある、関節が拘縮することがあるので、最近はなるべく内固定はしないようにしています。
最近はほとんどMISでやっているので、観血的にやっていたときの術後経過を忘れがちですが、内固定しなくても歩行や包交時に痛みの訴えはあまりありません。
逆に、特に趾尖からの内固定をしないことで、術後早期に包帯を取らなくても趾尖の皮膚や爪の色、しびれの有無の確認ができるというメリットもあります。
抜糸までガーゼ交換をしなければ、趾間ガーゼが出血で固まることで簡易装具のような働きをし、患者様の痛みも少ないようです。術直後の趾間ガーゼをウェット・ドレッシングにし、あとで固まることで、これはsoft castだ、と表現する先生もいました。
この他、ハンマー趾に対する選択的FDB切離でrigidからsemi-rigidまでにしか改善せず、矯正後も顆部背側の骨の突出が目立つ場合や、術前にPIP関節背側に有痛性胼胝があった場合、術後の胼胝再発例などには、P1顆部背側の骨部分切除を追加することがあります。
具体的には、選択的FDB切離の創から顆部背側の骨膜を剥離するか、この創が底側より過ぎて使いにくい場合には、もう少し背内側や顆部遠位正中を小切開し、ここから背側関節包や骨膜を剥離した後、ストレート・バー2-8で顆部背側を掘削します。
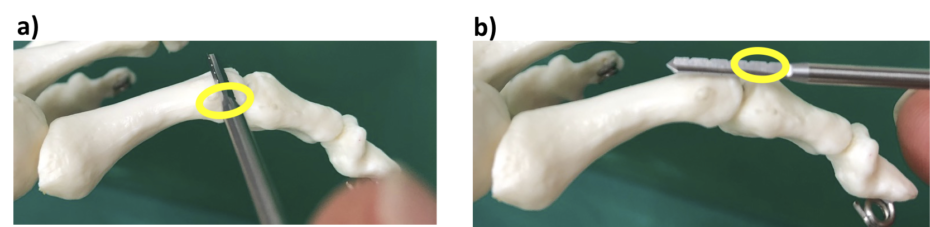
PIP関節を固定する方法もあります。この場合は、PIP関節の内側または外側から関節内に入り、ストレート・バー2-8でP1、P2の関節面を掘削します。私は、関節が固くなるのが嫌で、PIP固定術はめったに行うことはないですが、趾尖から直径1.2mm Kワイヤー1本で内固定します。私のMISの師匠の一人、Redfern先生は、直径1mm Kワイヤー2本を入れて回旋予防にしているそうですが、私には技術的に難しいです。
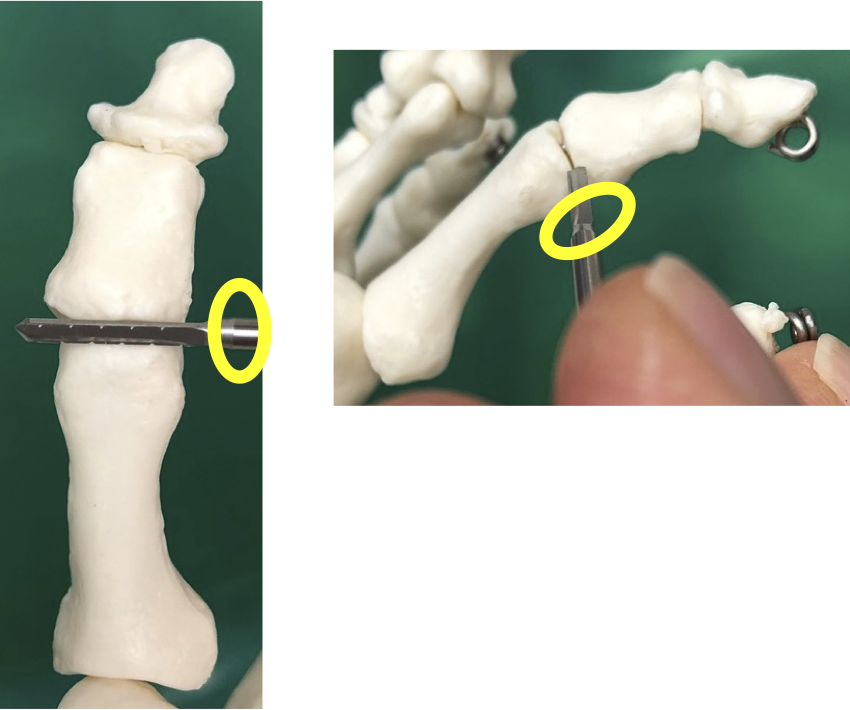
ハンマー趾の矯正でP1に加えて中節骨P2も短縮または背屈骨切りを追加したり、カーリー変形で回旋矯正する場合にもP2骨切りをすることがあります。ただし、P2は小さいので、関節面を損傷しないように基部より骨幹部で骨切りすることが多いです。
この手術法については、下記のRedfern先生の記述が詳しいです。おすすめの書籍のその1に記載されています。
ご興味のある先生で、参考文献を探しておられる方に、MIS足の外科センターからのおすすめの書籍を掲載しておきます。